Las condiciones crónicas suponen el 86% de las muertes y el 77% de la carga de enfermedad en la región europea de la OMS y son la principal causa de mortalidad y morbilidad prevenibles. En España suponen el 89% del total de carga de enfermedad media en años de vida ajustados por discapacidad (AVAD) (1). La encuesta europea de salud (EES) estimó que en España hay 45,6% de población mayor de 16 años con algún proceso crónico y un 22% con dos o más procesos crónicos.

Las enfermedades crónicas se asocian a pluripatología, co-morbilidad y gran complejidad de manejo en el que el abordaje ha de ser multidisciplinar con el objetivo de optimizar la atención recibida por el paciente, evitar errores o duplicidades, así como reducir los costes y la carga del sistema sanitario.
En el manejo del paciente crónico, la atención primaria tiene un papel crucial y es la que garantiza una atención global y contínua de estos enfermos a lo largo de su proceso patológico, actuando no sólo como gestor sino también como punto de contacto inicial en el momento del diagnóstico, como derivador si es preciso y siempre como médico fundamental coordinador en el seguimiento puesto que es conocedor de las circunstancias biopsicosociales del paciente y el referente en su patología crónica.
El perfil de co-morbilidades y pluripatología del paciente crónico hace que la polimedicación sea frecuente en este grupo de pacientes. Según la BDCAP (base de datos clínicos de atención primaria) en el 2017 había en España 17,4 millones de personas con problemas de salud crónicos y el 49% de ellos sufrían más de 1 proceso crónico. Al mismo tiempo, se registraron 14 millones de pacientes con medicación de los que 7,3 millones recibían medicación crónica (figura 1). Analizando los pacientes que reciben medicación crónica, el 62% estaban recibiendo más de 1 medicación crónica (figura 2).
La oficina de farmacia es la responsable de la dispensación de esta medicación crónica a estos pacientes y se convierte en un importante punto de control y seguimiento de estos pacientes. El farmacéutico puede tener una visión global de la medicación que se le ha prescrito al paciente y también de la que se dispensa de forma libre, algo que puede ser de utilidad para el médico de atención primaria, pero también para el resto de especialistas que están tratando a este paciente.
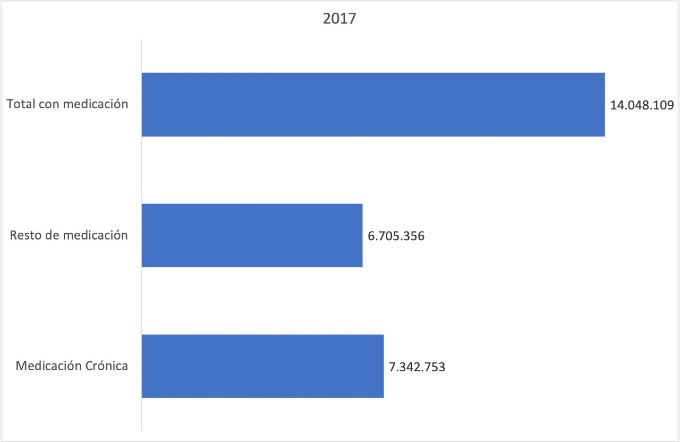
Figura 1: Personas con medicación y con medicación crónica en 2017 en España. Fuente: elaboración propia en base a los datos de BDCAP.
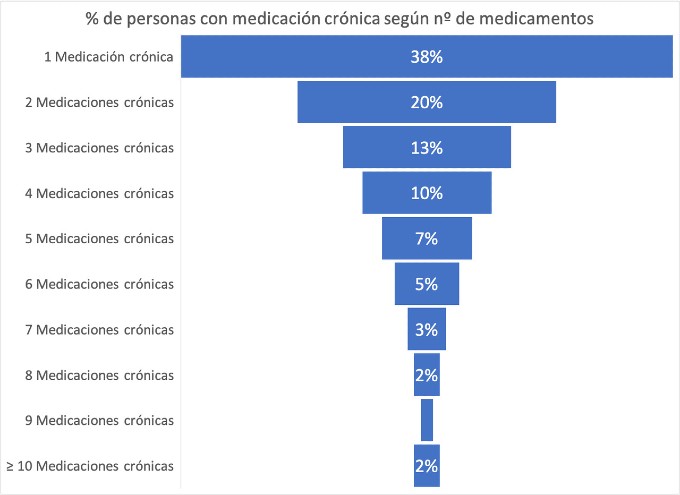
Figura 2: % de Personas con medicación crónica en 2017 en España según el número de medicamentos crónicos que recibieron. Fuente: elaboración propia en base a los datos de BDCAP.
Las situaciones clínicas en las que el farmacéutico puede ser un apoyo al medico de primaria son varias, como, por ejemplo, en la identificación de potenciales interacciones, detección de posibles errores de posología, gestión de inhaladores u otros dispositivos médicos, identificación de duplicidades de prescripción o manejo de los desabastecimientos de medicamentos. En todas estas situaciones el farmacéutico puede avisar al médico para evitar que el paciente tenga que acudir de nuevo a una visita o incluso evitando posibles efectos adversos por interacciones medicamentosas.
Pero ¿qué medios o canales tiene el farmacéutico para comunicar estas incidencias al médico de primaria? Encontramos que algunos farmacéuticos y médicos con iniciativa propia y viendo que una buena coordinación es beneficiosa para el paciente y para el sistema, se han puesto en contacto para hablar periódicamente o contactar por teléfono en el caso de que se detecte alguna situación que lo requiera. Encontramos un ejemplo de esta iniciativa en Andalucía, donde los autores de este artículo muestran algunas pautas y beneficios de abordar esta coordinación multidisciplinar según su propia experiencia.
Pautas para establecer la coordinación entre médico de atención primaria y la oficina de farmacia:
• Abrir vía de comunicación por cualquier medio, ya sea telefónico, WhatsApp, etc..
• Establecer una relación de confianza en la que ambos profesionales entienden que la coordinación es en beneficio del paciente.
• Unificar criterios y márgenes de actuación de cara a poder realizar cambios en la medicación o incluso retener una dispensación si fuera necesario.
• Establecer criterios de cuando se ha de derivar al paciente al médico.
Los principales beneficios que se deriva de esta buena coordinación serían:
• Ofrecer al paciente una comunicación uniforme sobre su patología y su medicación.
• Evitar al paciente tener que volver al médico de primaria si se necesita cambiar un medicamento, por ejemplo, cuando se detecta una interacción o una duplicidad.
• Evitar al sistema repeticiones de visitas y recetas.
• Anticipar potenciales complicaciones clínicas al derivar al paciente al médico lo antes posible.
Todo esto redunda en la seguridad del paciente.
A pesar de los beneficios tan evidentes, esta coordinación entre médico de primaria y oficina de farmacia no parece ser muy frecuente en nuestro país y se debería por tanto establecer un plan nacional de coordinación que incluyera:
• Medios técnicos para establecer esta coordinación no sólo a nivel de comunidades autónomas sino a nivel nacional o incluso europeo, pensando en la movilidad de pacientes entre regiones y países.
• Medios económicos para organizar sesiones de formación a ambos colectivos sobre como realizar esta coordinación y generar clima de confianza.
• Límites claros en cuanto la capacidad del farmacéutico a la hora de tomar decisiones de cambios, retención de medicación si se observa alguna incidencia.
• Formas eficientes y ágiles de comunicarse.
• Criterios claros de derivación al médico.
La puesta en marcha de este plan podría suponer un primer paso hacia el futuro de la gestión sanitaria, que pasa, sin lugar a dudas, por una mayor coordinación multidisciplinar. La sostenibilidad del sistema sanitario no pasa sólo por el aumento del gasto sino, sobretodo, por la mejora de los procesos y sistemas que puedan reducir visitas, efectos adversos, duplicidades y complicaciones clínicas.
(1) ESTRATEGIA DE PROMOCIÓN DE LA SALUD Y PREVENCIÓN EN EL SNS. En el marco del abordaje de la cronicidad en el SNS Resumen Ejecutivo. Estrategia aprobada por el Consejo Interterritorial del Sistema Nacional de Salud el 18 de diciembre de 2013. Disponible en: https://www.mscbs.gob.es/profesionales/saludPublica/prevPromocion/Estrategia/docs/ResumenEjecutivo.pdf
















